DERMATITE ATOPICA BAMBINI
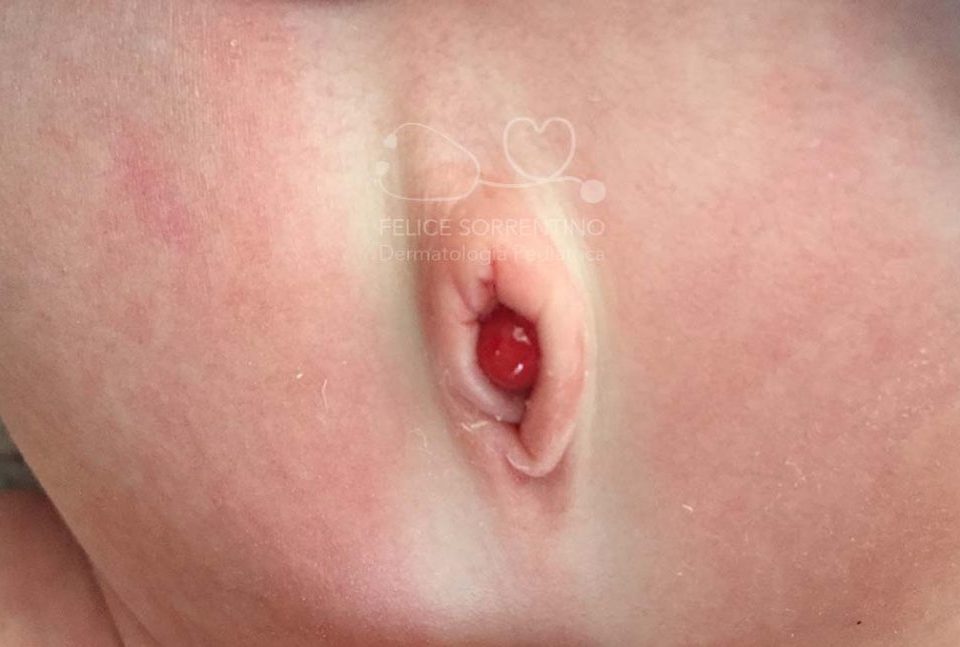
NEVO UNGUEALE
26 Ottobre 2017
ACNE NELL’ ADOLESCENTE
1 Maggio 2018DERMATITE ATOPICA BAMBINI
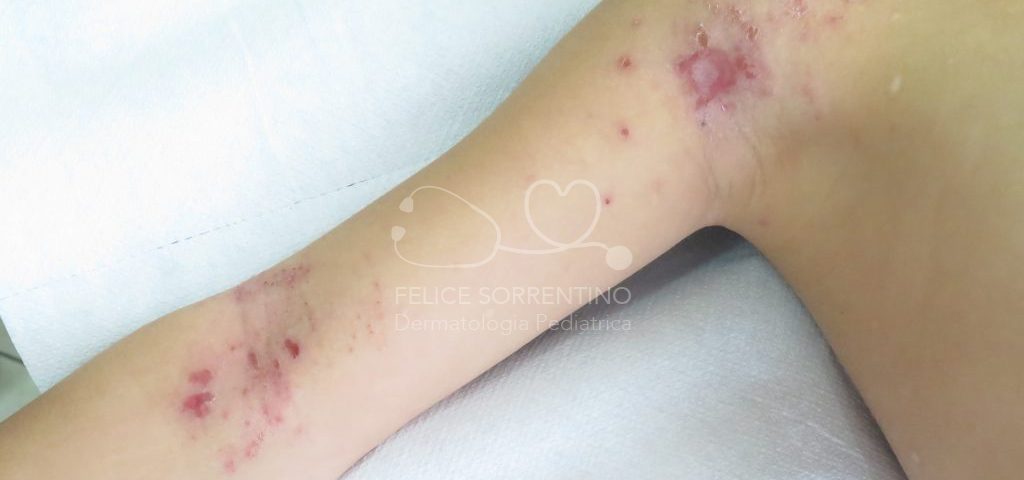
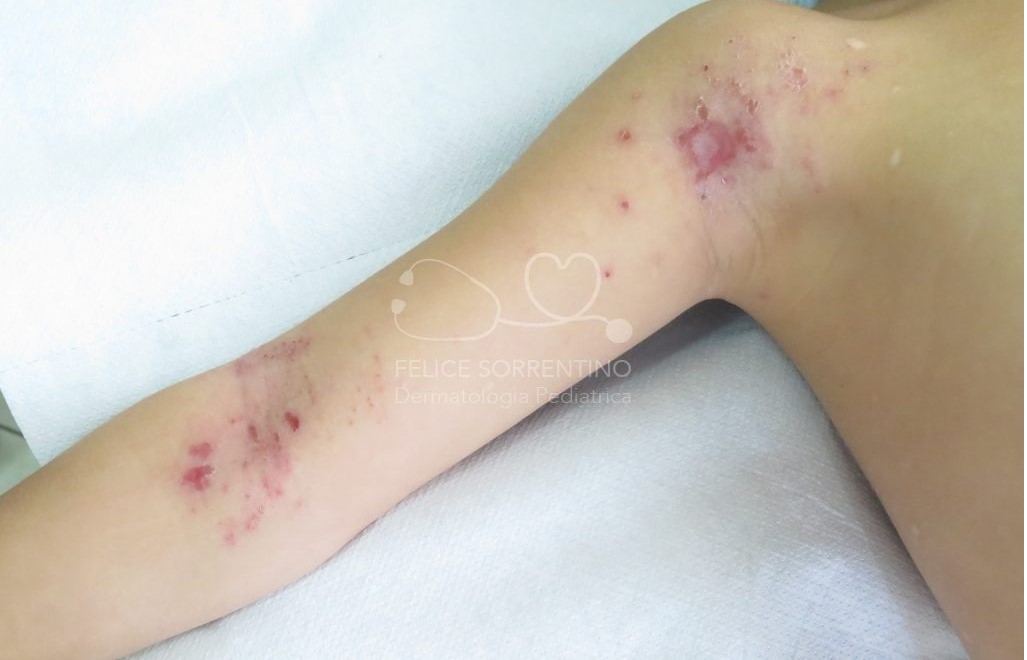
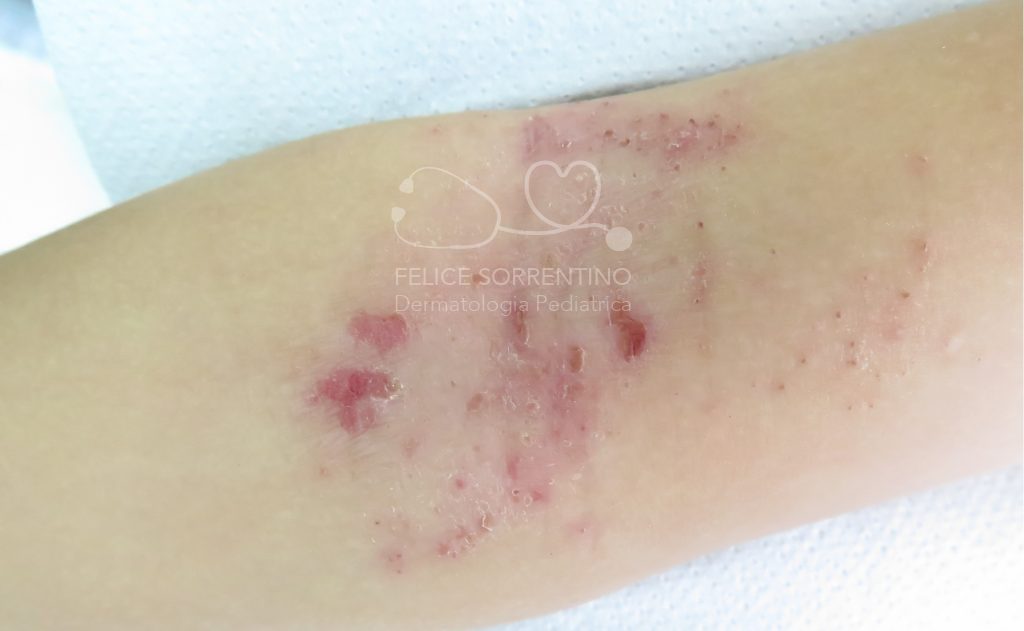
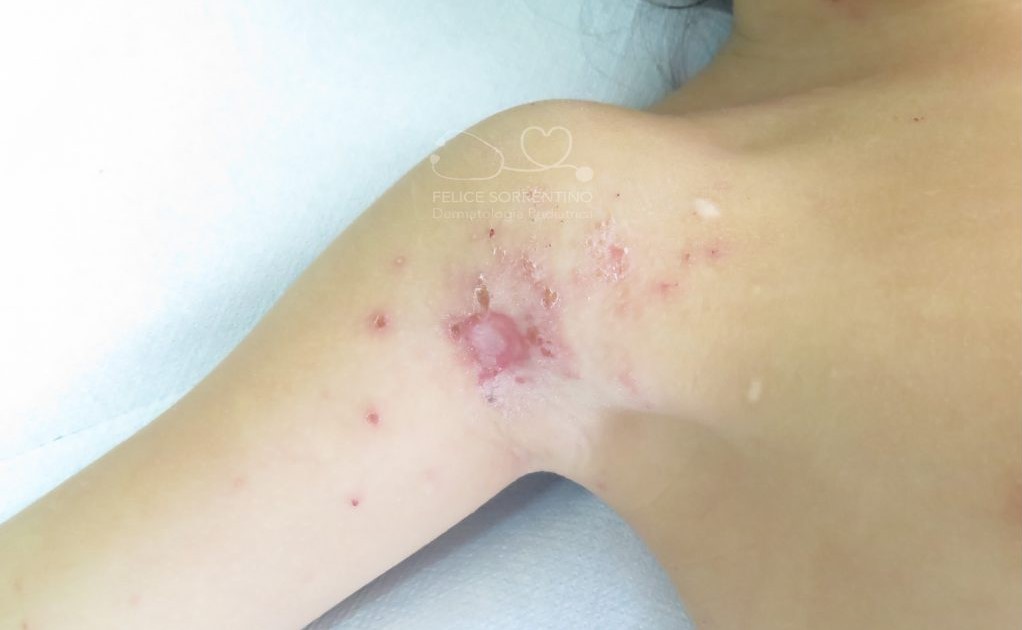
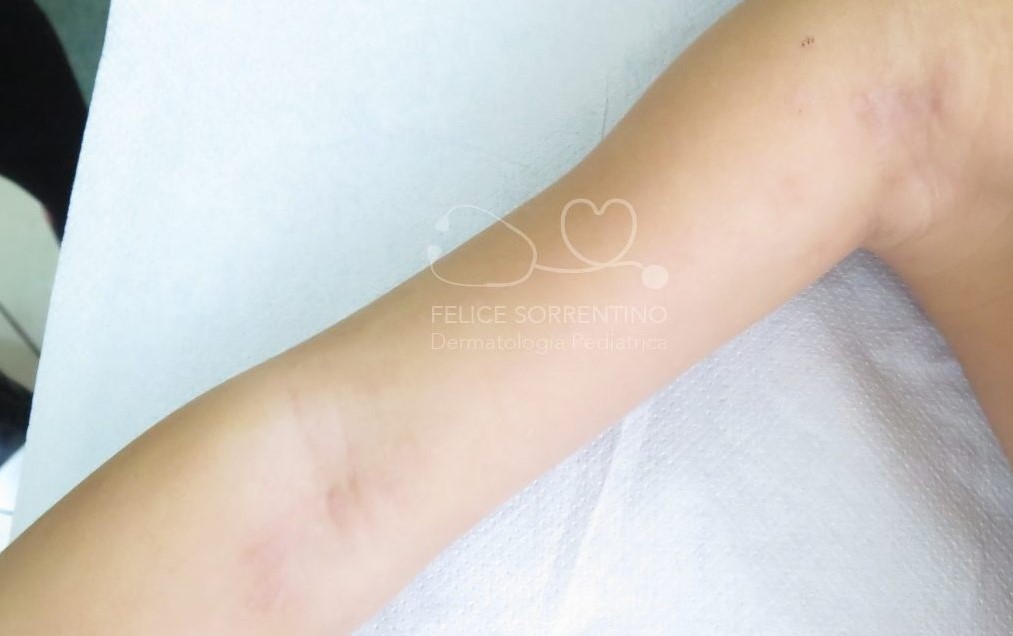
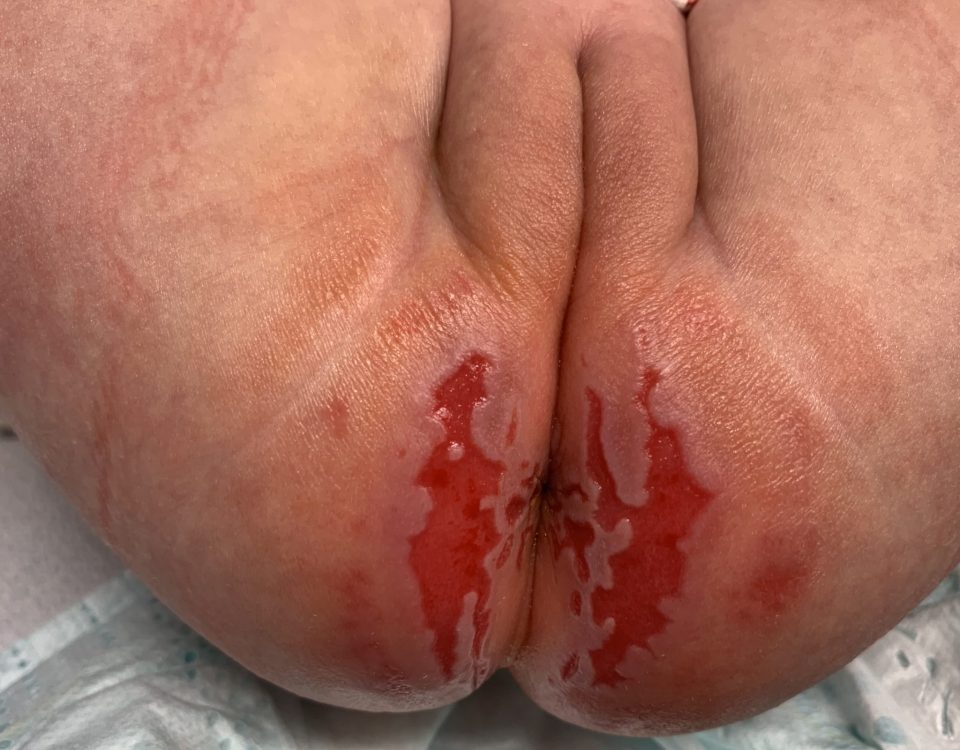
Una bambina di 4 anni affetta da dermatite atopica presenta una impetiginizzazione di alcune lesioni cutanee: è accaduto che in alcune sedi cutanee già interessate dalla dermatite si è instaurata una sovrainfezione di batteri, stafilococco aureus e streptococco pyogenes di gruppo A. Saranno sufficienti pochi giorni di terapia topica per risolvere la sovrainfezione batterica.
Non sempre la dermatite atopica migliora d'estate, anzi talvolta esordisce nel periodo estivo. E' il caso della bambina riportata nelle immagini dell'età di 2 anni e mezzo che ha visto esordire la sua dermatite atopica all'inizio dell'estate
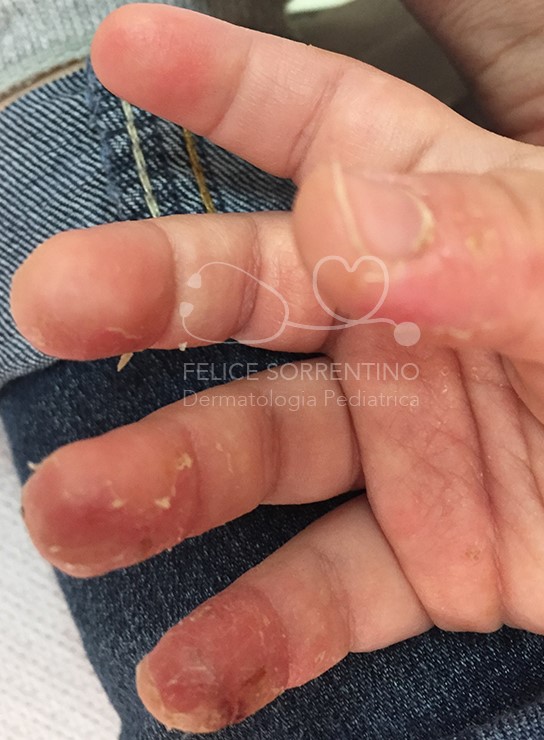
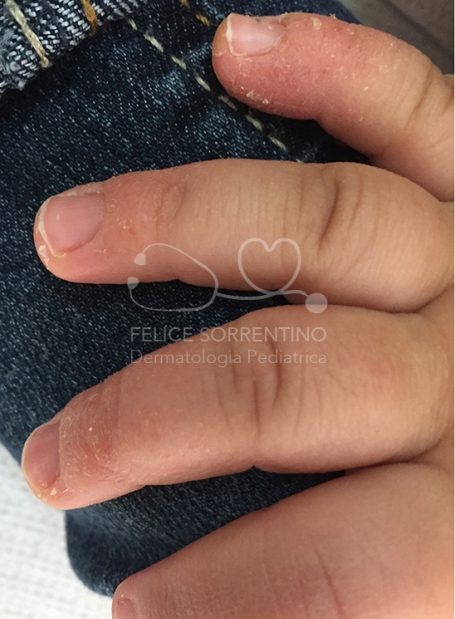
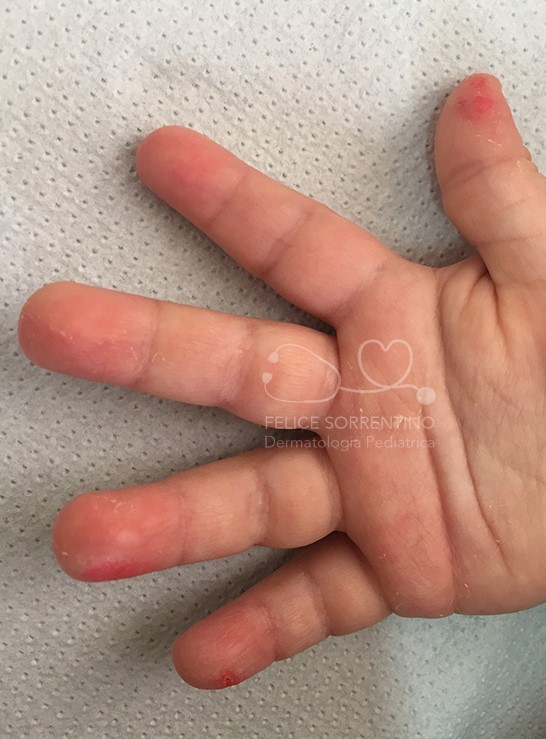
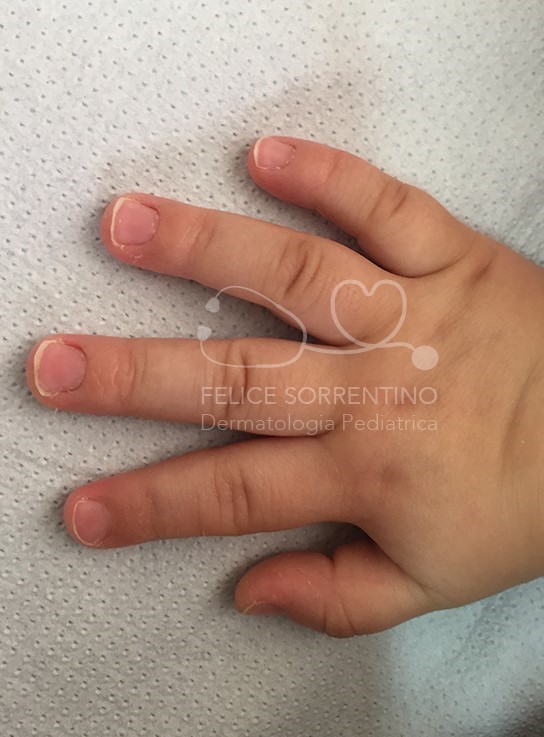
Si tratta di una bambina di 18 mesi affetta da una forma di dermatite atopica che interessa esclusivamente le mani e i piedi, in soggetti con storia familiare e personale di iperidrosi, che viene indicata come dermatite atopica disidrosica che spesso si complica con impetiginizzazione. Nella bambina in esame sono interessate esclusivamente le mani, in particolare la mano destra. Vi è la concreta possibilità di recidive.
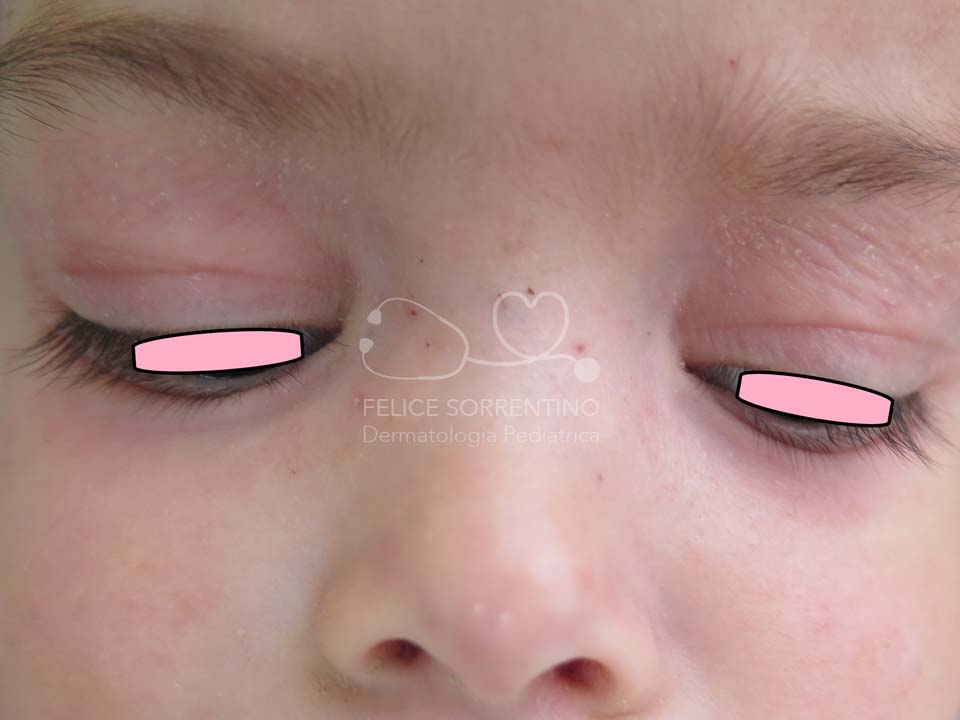
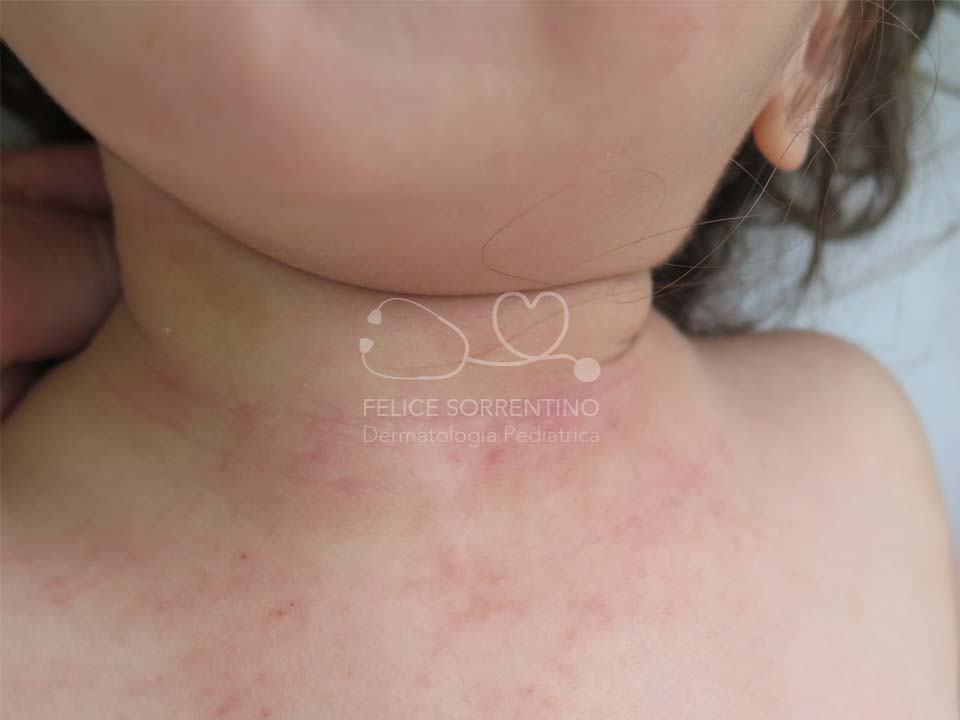
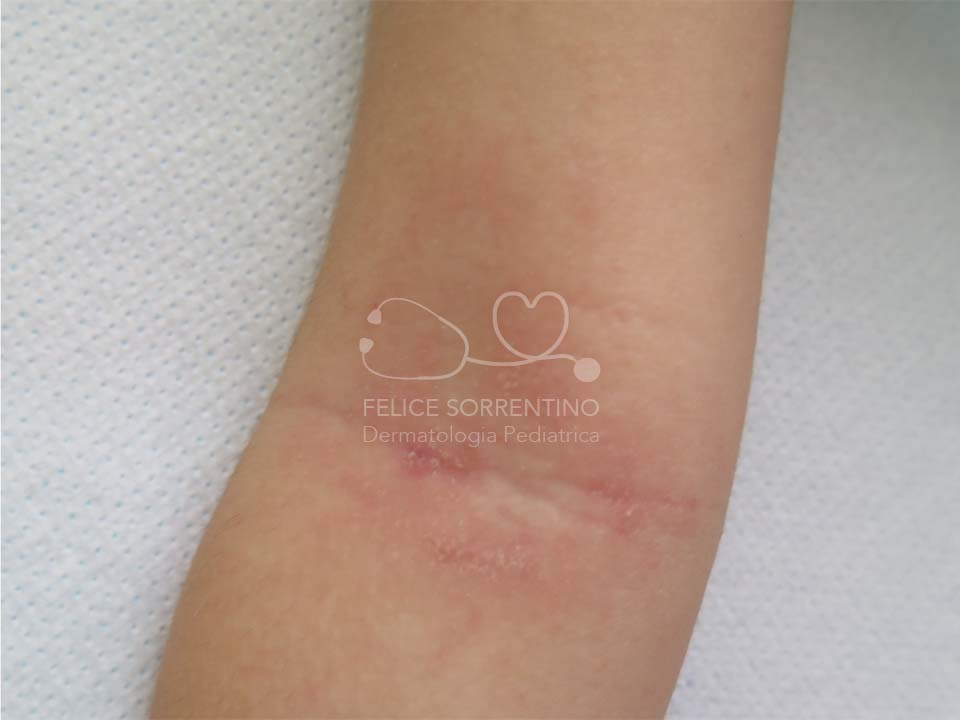
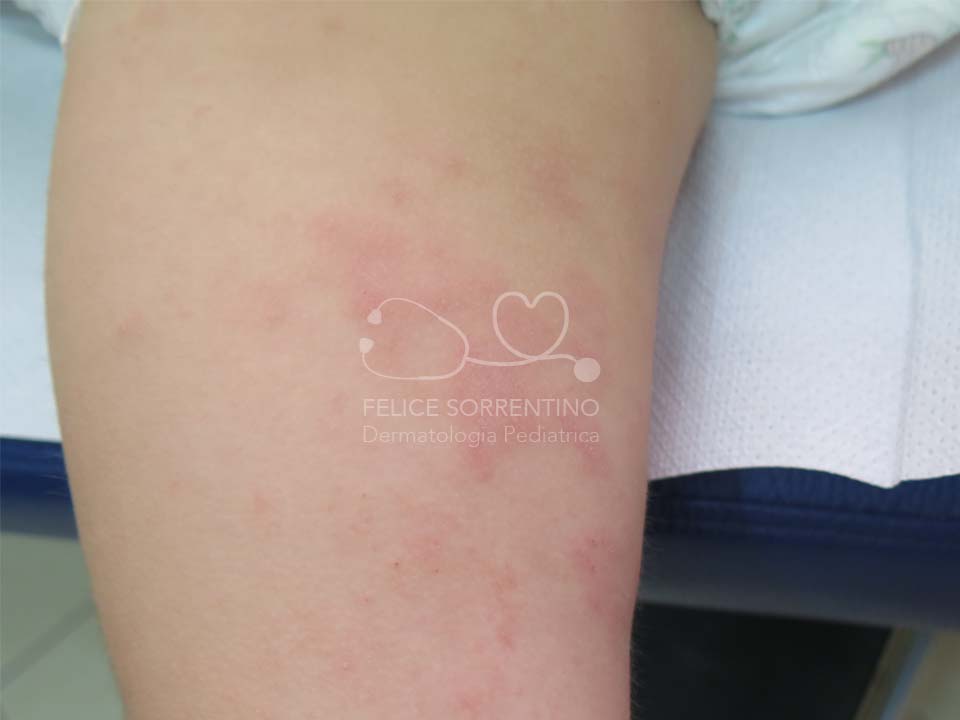
La dermatite atopica è la più comune malattia infiammatoria cutanea con una prevalenza tra il 10 e il 20% in età pediatrica. Presenta un andamento cronico recidivante e risulta da una complessa interazione tra anomalie che interessano le funzioni di barriera dell'epidermide, principalmente lo strato corneo, e la risposta immunitaria della cute.
Queste anomalie predispongono l'individuo interessato a risposte ipersensibili ai comuni stimoli ambientali, compresi allergeni, irritanti e agenti microbici, che quotidianamente l'epidermide affronta.
Per la comprensione della patogenesi della dermatite atopica è necessaria una breve descrizione dell'anatomia e fisiologia della cute.
L'epidermide è lo strato più esterno della cute ed è composto da più strati di cellule e da quattro tipi di cellule: cheratinociti, melanociti, cellule di Langerhans e cellule di Merkel. Lo strato basale, formato da un unico strato di cellule che poggiano sulla membrana basale alla quale sono saldamente ancorate, rappresenta la porzione germinativa dell'epidermide. La maggior parte di queste cellule sono cheratinociti che sono uniti tra di loro e alla cellule del soprastante strato spinoso mediante desmosomi e sono ancorate alla lamina basale sottostante mediante emidesmosomi. Il secondo strato cellulare, partendo dalla membrana basale, è lo strato spinoso. Esso è composto da 5-10 piani di cellule legate le une alle altre da numerosi desmosomi che ne conferiscono appunto un aspetto spinoso all'osservazione microscopica. I cheratinociti che ne fanno parte sintetizzano dei granuli chiamati corpi lamellari che contengono i precursori dei lipidi dello strato corneo e nel loro citoplasma mostrano nuove proteine che saranno coinvolte nella formazione dell'involucro (envelope) corneificato. Inoltre nelle cellule spinose, ma anche in quelle granulose, sono presenti i granuli cheratoialini che rappresentano la sede di stoccaggio della profilaggrina, precursore inattivo della filaggrina. Lo strato granuloso è formato da 3-5 piani di cellule che assumono una forma modicamente appiattita e sono caratterizzate dalla presenza di numerosi corpi lamellari e di granuli cheratoialini. Di questi ultimi ne esistono 2 tipi contenendo un tipo profilaggrina e l'altro tipo locridina che è il principale costituente dell'envelope corneificato.
Lo strato corneo rappresenta lo strato più superficiale dell'epidermide ed è costituito da diversi piani, anche 20-30 piani, di cellule anucleate appiattite, chiamate corneociti, il cui citoplasma è occupato da filamenti di cheratina immersi in una matrice densa e delimitato da una spessa parete chiamata envelope corneificato, disposta lungo la porzione interna della membrana cellulare, che fornisce al corneocita una notevole resistenza. I corneociti sono ancorati gli uni agli altri mediante i corneodesmosomi e i complessi cheratina-filaggrina, dalla cui degradazione deriva una miscela di sostanze idrofiliche, che prende il nome di fattore di idratazione naturale, composta da amminoacidi, acido urocanico, e acido pirrolidone carbossilico, che funziona da emolliente naturale e che è anche fondamentale per il mantenimento del ph acido della cute.
La filaggrina ha un ruolo primario nel mantenimento dell'integrità dell'epidermide. Le mutazioni del gene filaggrina ne impediscono la corretta sintesi e il suo regolare funzionamento e determinano la modificazione della forma dei corneociti e dell'organizzazione lamellare dello spazio extracellulare; inoltre la mancata produzione del fattore di idratazione contribuisce all'aumento della perdita di acqua transepidermica e del ph cutaneo. Tuttavia l'alterata funzione della filaggrina non è sufficiente a che si determinino le lesioni cutanee della dermatite atopica: il gene FLG risulta mutato in una percentuale variabile dal 20% al 50% dei soggetti affetti da DA e pazienti che presentano anomalie della filaggrina, come accade nella ittiosi volgare, non presentano lesioni cutanee di dermatite atopica.
Dal punto di vista funzionale lo strato corneo si comporta come una barriera di interfaccia aria liquido. Gli spazi intercellulari sono occupati da una miscela di lipidi secreti dalla cellule dello strato granuloso. All’interno degli spazi intercellulari i lipidi si organizzano in un doppio strato lamellare che circonda i corneociti e intrappola l’acqua a livello delle regioni idrofile, costituendo così una barriera impermeabile al passaggio dell’acqua.
Dal punto di vista della fisiopatologia della dermatite atopica il dibattito è aperto principalmente su 2 ipotesi: Ipotesi Outside-Inside e ipotesi Inside-Outside. La prima ipotesi considera la disfunzione della barriera epidermica il primum movens nella genesi delle lesioni cutanee tipiche della dermatite atopica. Questa ipotesi è supportata dalla dimostrazione che la compromissione della barriera con la perdita di acqua transepidermica porta al rilascio di citochine infiammatorie che avviano il processo che conduce alle lesioni cutanee. La barriera epidermica danneggiata è vulnerabile agli insulti esogeni, inclusi gli allergeni, che possono penetrare lo strato corneo e raggiungere le cellule di Langerhans attivando il processo infiammatorio.
Per l'altra ipotesi inside-outside, invece, la causa è da imputare all'infiammazione capace di compromettere la funzione della barriera cutanea attraverso l'alterazione della differenziazione dei cheratinociti e della filaggrina e permettendo la penetrazione degli allergeni esogeni.
Dal punto di vista clinico le lesioni cutanee possono assumere aspetti molto diversi e non ci sono sintomi clinici o dati di laboratorio specifici per formulare la diagnosi che pertanto si fonda sulla storia e sulle manifestazioni cliniche. La tipica morfologia delle lesioni cutanee non è esclusiva della DA perché può essere presente in altre condizioni come la dermatite da contatto e la dermatite seborroica. Anche la distribuzione delle lesioni non è peculiare perché esse possono rimanere confinate ai cavi poplitei e cubitali come accade nella dermatite da contatto aereo-trasmessa. L’andamento cronico o cronico-recidivante è presente anche nella dermatite da contatto aero-trasmessa e nella dermatite seborroica. Inoltre alcuni pazienti con dermatite atopica possono soffrire di una forma di durata limitata invece che ad andamento cronico o cronico-recidivante e quindi non rispondere al classico criterio maggiore di Hanifin e Rajka.
Dal punto di vista terapeutico esistono molte terapie topiche i cui principi sono diversi in fase acuta e cronica. I corticosteroidi topici rappresentano il principale trattamento sicuramente efficace nella terapia della dermatite atopica in grado, nella fase acuta, di sopprimere l’essudazione, restituendo integrità alla pelle. Prima della loro applicazione è possibile diminuire l'infiammazione delle lesioni essudanti e crostose con impacchi con soluzioni blandamente antisettiche. Quando invece le lesioni sono infiltrate e lichenificate il cortisone può essere usato anche in occlusione. E' fondamentale tenere in considerazione che gli effetti positivi del cortisone topico sono transitori. Pertanto fondamentali nel trattamento della cute secca, che è una delle principali peculiarità della cute del soggetto affetto da dermatite atopica, sono gli emollienti in grado penetrare gli spazi intercellulari dello strato corneo ripristinando, per quanto possibile, la barriera epidermica alterata nei soggetti affetti da dermatite atopica.
Queste anomalie predispongono l'individuo interessato a risposte ipersensibili ai comuni stimoli ambientali, compresi allergeni, irritanti e agenti microbici, che quotidianamente l'epidermide affronta.
Per la comprensione della patogenesi della dermatite atopica è necessaria una breve descrizione dell'anatomia e fisiologia della cute.
L'epidermide è lo strato più esterno della cute ed è composto da più strati di cellule e da quattro tipi di cellule: cheratinociti, melanociti, cellule di Langerhans e cellule di Merkel. Lo strato basale, formato da un unico strato di cellule che poggiano sulla membrana basale alla quale sono saldamente ancorate, rappresenta la porzione germinativa dell'epidermide. La maggior parte di queste cellule sono cheratinociti che sono uniti tra di loro e alla cellule del soprastante strato spinoso mediante desmosomi e sono ancorate alla lamina basale sottostante mediante emidesmosomi. Il secondo strato cellulare, partendo dalla membrana basale, è lo strato spinoso. Esso è composto da 5-10 piani di cellule legate le une alle altre da numerosi desmosomi che ne conferiscono appunto un aspetto spinoso all'osservazione microscopica. I cheratinociti che ne fanno parte sintetizzano dei granuli chiamati corpi lamellari che contengono i precursori dei lipidi dello strato corneo e nel loro citoplasma mostrano nuove proteine che saranno coinvolte nella formazione dell'involucro (envelope) corneificato. Inoltre nelle cellule spinose, ma anche in quelle granulose, sono presenti i granuli cheratoialini che rappresentano la sede di stoccaggio della profilaggrina, precursore inattivo della filaggrina. Lo strato granuloso è formato da 3-5 piani di cellule che assumono una forma modicamente appiattita e sono caratterizzate dalla presenza di numerosi corpi lamellari e di granuli cheratoialini. Di questi ultimi ne esistono 2 tipi contenendo un tipo profilaggrina e l'altro tipo locridina che è il principale costituente dell'envelope corneificato.
Lo strato corneo rappresenta lo strato più superficiale dell'epidermide ed è costituito da diversi piani, anche 20-30 piani, di cellule anucleate appiattite, chiamate corneociti, il cui citoplasma è occupato da filamenti di cheratina immersi in una matrice densa e delimitato da una spessa parete chiamata envelope corneificato, disposta lungo la porzione interna della membrana cellulare, che fornisce al corneocita una notevole resistenza. I corneociti sono ancorati gli uni agli altri mediante i corneodesmosomi e i complessi cheratina-filaggrina, dalla cui degradazione deriva una miscela di sostanze idrofiliche, che prende il nome di fattore di idratazione naturale, composta da amminoacidi, acido urocanico, e acido pirrolidone carbossilico, che funziona da emolliente naturale e che è anche fondamentale per il mantenimento del ph acido della cute.
La filaggrina ha un ruolo primario nel mantenimento dell'integrità dell'epidermide. Le mutazioni del gene filaggrina ne impediscono la corretta sintesi e il suo regolare funzionamento e determinano la modificazione della forma dei corneociti e dell'organizzazione lamellare dello spazio extracellulare; inoltre la mancata produzione del fattore di idratazione contribuisce all'aumento della perdita di acqua transepidermica e del ph cutaneo. Tuttavia l'alterata funzione della filaggrina non è sufficiente a che si determinino le lesioni cutanee della dermatite atopica: il gene FLG risulta mutato in una percentuale variabile dal 20% al 50% dei soggetti affetti da DA e pazienti che presentano anomalie della filaggrina, come accade nella ittiosi volgare, non presentano lesioni cutanee di dermatite atopica.
Dal punto di vista funzionale lo strato corneo si comporta come una barriera di interfaccia aria liquido. Gli spazi intercellulari sono occupati da una miscela di lipidi secreti dalla cellule dello strato granuloso. All’interno degli spazi intercellulari i lipidi si organizzano in un doppio strato lamellare che circonda i corneociti e intrappola l’acqua a livello delle regioni idrofile, costituendo così una barriera impermeabile al passaggio dell’acqua.
Dal punto di vista della fisiopatologia della dermatite atopica il dibattito è aperto principalmente su 2 ipotesi: Ipotesi Outside-Inside e ipotesi Inside-Outside. La prima ipotesi considera la disfunzione della barriera epidermica il primum movens nella genesi delle lesioni cutanee tipiche della dermatite atopica. Questa ipotesi è supportata dalla dimostrazione che la compromissione della barriera con la perdita di acqua transepidermica porta al rilascio di citochine infiammatorie che avviano il processo che conduce alle lesioni cutanee. La barriera epidermica danneggiata è vulnerabile agli insulti esogeni, inclusi gli allergeni, che possono penetrare lo strato corneo e raggiungere le cellule di Langerhans attivando il processo infiammatorio.
Per l'altra ipotesi inside-outside, invece, la causa è da imputare all'infiammazione capace di compromettere la funzione della barriera cutanea attraverso l'alterazione della differenziazione dei cheratinociti e della filaggrina e permettendo la penetrazione degli allergeni esogeni.
Dal punto di vista clinico le lesioni cutanee possono assumere aspetti molto diversi e non ci sono sintomi clinici o dati di laboratorio specifici per formulare la diagnosi che pertanto si fonda sulla storia e sulle manifestazioni cliniche. La tipica morfologia delle lesioni cutanee non è esclusiva della DA perché può essere presente in altre condizioni come la dermatite da contatto e la dermatite seborroica. Anche la distribuzione delle lesioni non è peculiare perché esse possono rimanere confinate ai cavi poplitei e cubitali come accade nella dermatite da contatto aereo-trasmessa. L’andamento cronico o cronico-recidivante è presente anche nella dermatite da contatto aero-trasmessa e nella dermatite seborroica. Inoltre alcuni pazienti con dermatite atopica possono soffrire di una forma di durata limitata invece che ad andamento cronico o cronico-recidivante e quindi non rispondere al classico criterio maggiore di Hanifin e Rajka.
Dal punto di vista terapeutico esistono molte terapie topiche i cui principi sono diversi in fase acuta e cronica. I corticosteroidi topici rappresentano il principale trattamento sicuramente efficace nella terapia della dermatite atopica in grado, nella fase acuta, di sopprimere l’essudazione, restituendo integrità alla pelle. Prima della loro applicazione è possibile diminuire l'infiammazione delle lesioni essudanti e crostose con impacchi con soluzioni blandamente antisettiche. Quando invece le lesioni sono infiltrate e lichenificate il cortisone può essere usato anche in occlusione. E' fondamentale tenere in considerazione che gli effetti positivi del cortisone topico sono transitori. Pertanto fondamentali nel trattamento della cute secca, che è una delle principali peculiarità della cute del soggetto affetto da dermatite atopica, sono gli emollienti in grado penetrare gli spazi intercellulari dello strato corneo ripristinando, per quanto possibile, la barriera epidermica alterata nei soggetti affetti da dermatite atopica.